41岁的阿美(化名)几乎陷入绝望。突如其来的反复高烧,将她拖入一场噩梦。医生诊断结果是急性淋巴细胞白血病,费城染色体阳性,T315I突变。经过近四个月三个周期的化疗,花费超过50万元后,一切又回到原点。她体内的癌细胞依旧存在。阿美的丈夫为她发起了一场目标为100万元的网络募捐。他们把最后的希望押宝在尚处于临床试验阶段的CAR-T疗法上,寄望可以赢得造血干细胞移植的机会。“希望可以像美国小姑娘Emily那样创造奇迹。”
两例“费阳”病例的希望
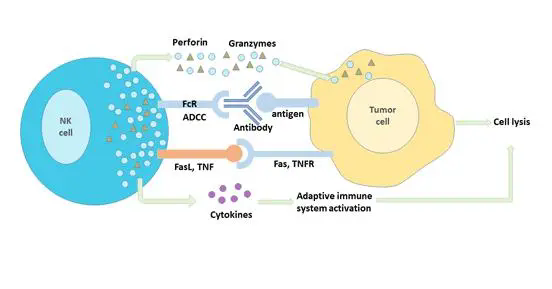
CAR-T,全称是Chimeric Antigen Receptor T-Cell Immunotherapy,即嵌合抗原受体T细胞免疫疗法。这种创新疗法近些年在全球大热,被用于研究治疗白血病等恶性肿瘤:通过收集患者自身免疫T细胞,在体外进行基因工程改造,表达相关嵌合抗原受体(CAR)后,再回输到患者体内,对癌细胞进行精准杀伤。
“2011年新英格兰医学杂志就发表过用CAR-T治疗3例白血病的文章。”广东省第二人民医院血液科主任张青带领的团队从2015年末开始关于CAR-T的临床研究。近期,他们的一项研究成果发表在《Medicine》杂志上,这也是广东地区在国际学术期刊上发表的首篇CAR-T学术论文。论文显示,CAR-T细胞治疗成功医治了两例复发费城染色体阳性急淋病人。
费城染色体是一种由于正常染色体长臂易位形成的染色体,因美国研究人员首次在费城地区白血病人群中发现而得名。费阳急淋白血病约占成人急淋白血病患者的20%,这类患者对治疗反应差,易复发,在现有化疗手段下长期生存率只有不到20%,在临床上被认定为“极高危”。
近年来,以酪氨酸激酶抑制剂(TKI)为基础的靶向治疗和联合化疗极大地提升了费阳急淋白血病人治疗的首次完全缓解率,然而对于造血干细胞移植后复发病人以及对于TKI耐药的复发病人来说,目前临床上缺乏有效的治疗手段,病人死亡率较高。
张青介绍,此次在《Medicine》上发表的论文中,两例病人均属于这一类型。第1例患者为39岁女性,对第一、第二代TKI抑制剂产生抗药性,常规化疗不见成效,最终通过CAR-T治疗及相关化疗手段,该患者成功取得复发后的再次完全缓解,并于随后进行了造血干细胞移植。第2例患者29岁男性,在接受半相合的造血干细胞移植后复发,服用第二代TKI抑制剂后病情仍恶化。在经过CAR-T治疗后,该患者获得完全缓解,并达到微小疾病残留阴性(MRD-),显示预后良好。
难缠的成人白血病
张青主任介绍,临床有三个指标来描述该病的疗效,一是缓解率,即让患者从疾病状态中解脱出来,二是复发率,三是长期生存率。对于成人急淋白血病来说,如果不做造血干细胞移植手术,60%-70%都会复发;5年的生存率在20%以下。而更为残酷的是,即便是做了移植,复发率也达到40%左右,意味着将近一半的病人面临复发风险。
和其他癌症一样,白血病的发病原因至今难以明确。“统计显示,6-12岁是白血病发病高峰期,另一个发病高峰在50岁-60岁后。但实际工作中,我们遇到很多二三十岁发病的患者,可是缺少相关的流行病学调查数据。”如前段时间《科学》杂志一项研究所述“66%癌症发生是因运气不好,细胞在分裂过程中DNA复制发生随机错误”,张青认为,白血病的发生也可以如此解释。而成人白血病的容易复发,可能跟治疗难以清除白血病细胞有关,也跟个体免疫功能未恢复有关。
而CAR-T治疗的意义在于,它为白血病患者提供了一个化疗、放疗、移植之外的治疗途径。至少可以让一半以上的对症难治性白血病患者从疾病状态中解脱出来,为后续的治疗赢取时机。即使今后仍然复发,那么CAR-T能不能用第二次、第三次?这也是科学亟待验证的地方。
关于CAR-T的好消息有很多。最早一批接受CAR-T治疗的白血病小女孩EMILY Whitehead,至今已经存活5年,成为CAR-T疗法的代言人。
宾夕法尼亚大学和费城儿童医院曾经做过一项CAR-T治疗白血病的研究,缓解率达到90%。
浙江大学医学院附属第一医院骨髓移植中心主任黄河教授在2016年欧洲血液和骨髓移植学会年会(EBMT)上,曾报告了10例患者使用CAR-T疗法的情况,缓解率也达到90%以上,一年生存率达到90%,这一数字远远超过了使用常规方案治疗的疗效。
正是这些好消息,让阿美有了强烈的生存欲望。她已经找到完全相合的造血干细胞供者。只要病情得到缓解,她就有做移植手术的机会,甚至有治愈的可能。
CAR-T治疗管理并发症是关键
然而,被医学界寄予厚望的CAR-T疗法,在治疗过程中仍然存在着并发症的可能,此时医生的作用就尤为重要。
张青告诉记者,上文中提到的2例难治性白血病患者,在使用CAR-T疗法后都发生了比较严重的并发症。“在临床试验中,也存在使用CAR-T疗法后死于感染的病例,提示这种疗法存在相当的风险。”
这种风险来自“细胞因子风暴”,又称为细胞因子释放综合征。通常人体T细胞在杀死其他细胞如细菌、病毒时,会释放很多叫细胞因子的蛋白,作用是激活更多的免疫细胞来对抗病原体。这在临床上就是炎症反应。由于CAR-T快速杀死癌细胞,同时释放大量细胞因子,会引起惊人的免疫反应,临床表现就是患者超高烧不退,如果控制不好,就可能发生意外,需要医生在治疗过程中密切关注,及时应对。
张青介绍,第一例女性病人在接受CAR-T输注后,曾出现细胞因子风暴、并伴有中枢神经系统异常的表现等问题,第二例病人也曾出现持续高烧和低血压的反应。
急性移植物抗宿主病(aGVHD)是骨髓移植后出现的多系统损害全身性疾病,主要是由于供受体之间存在的免疫遗传学差异,移植骨髓中的免疫活性细胞,如T淋巴细胞在受体内增生分化到一定程度后对受体的某些组织器官进行攻击而产生“误伤”。过往医学文献认为,同种异体抗CD19 CAR-T疗法可以有效治疗移植后复发的B细胞恶性肿瘤疾病,而不会造成新的移植物抗宿主病。省二医院血液科在CAR-T治疗第2例移植后复发病人时,观察到了新的移植物抗宿主病情况发生,并及时采取相应抗排斥措施,使情况得到有效控制,病人最终获得完全缓解。这也是已知业内首次报告CAR-T治疗移植后复发急淋白血病患者过程中产生新的移植物抗宿主病。
临床应用尚需“游戏规则”
CAR-T的热度也吸引大量资本的追逐。不完全统计显示,国内至少有7家上市公司投资了CAR-T。美国的诺华、Juno和Kite在这一领域成为大热门。报道显示,美国诺华公司和Kite公司已经分别于2017年初向美国FDA递交了CAR-T治疗急淋白血病和淋巴瘤的商业化疗法申请,业内普遍预计FDA将于年内批准全球首个CAR-T商业化疗法。
此次广东省第二人民医院血液科使用的CAR-T技术为上海斯丹赛公司提供。据斯丹赛有关负责人介绍,截至目前该公司已经与北京、上海、广州、天津、浙江、湖北等全国10家三甲医院完成41例急性淋巴白血病临床试验,其中34位病人达到完全缓解,33位达到疾病微小残留阴性(MRD-),完全缓解率和微小残留阴性率分别为82.9%和80.4%。
在难治性白血病的治疗上,CAR-T疗法是“往前迈了一大步”。“虽然远期疗效还有待于病例的积累,但至少CAR-T疗法可以为造血干细胞移植创造条件,否则病人就没有机会做移植。”张青说。
今年1月12日,国家发改委正式下发了“十三五”生物产业发展规划,提出要发展嵌合抗原受体T细胞免疫疗法(CAR-T)等生物治疗产品,加快推进免疫细胞治疗技术在急性B细胞白血病等恶性肿瘤领域的应用示范与推广。“我印象里国家的相关规划单独提出一个病种是比较罕见的,这也侧面反映出CAR-T疗法被寄予厚望。”
据悉,目前在广州,除了广东省第二人民医院,中山大学肿瘤医院、南方医科大学附属珠江医院等也在开展相关临床试验。
“魏则西事件发生后,国内的细胞免疫疗法研究进程几乎陷于停滞状态”,全国政协委员、宣武医院神经外科主任凌锋曾在今年两会上呼吁尽快启动该领域审评注册。
国内的CAR-T疗法是否可能很快获批临床应用?斯丹赛有关负责人指出,商业化疗法首先需要进一步明确细胞治疗的主管部门,并且出台和完善相关监管政策。目前全球的细胞治疗主要有两套评审机制:以美国FDA欧洲EMA为代表的倾向按药品原则评审的模式和以日本厚生省为代表的按照医疗技术评审的模式。业内有观点认为,日本的管理模式更有利于干细胞和细胞治疗技术的创新、应用和造福病患。我国由于历史的原因,细胞治疗技术按卫生部2009年公布的《医疗技术临床应用管理办法》归为第三类医疗技术,此后未发布新的划分细胞治疗领域的分类和监管权限的指导文件。去年12月16日,国家食品药品监督管理总局(CFDA)药品审评中心对外发布了《细胞制品研究与评价技术指导原则》(征求意见稿),为进一步规范细胞治疗行业提供了依据,然而这一指导原则何时能够正式颁布、细胞制品的规范何时出台仍无确定的时间表。“未来什么是最适合中国国情以及最能促进创新、实现创新中国和健康中国目标的管理模式,仍然需要管理部门和领域的开拓者积极探索。”
而对于有着强烈求生意志的阿美来说,最希望的是,Emily的动人故事能够重现。(记者 严慧芳 通讯员 薛冰妮 实习生 刘映彤)
扫描上面二维码在移动端打开阅读