7月11日,《自然》杂志刊登德国和美国两支团队针对不同肿瘤突变研发的个性化癌症疫苗,分别在黑色素患者中大获成功,这是癌症疫苗研究首次在临床试验中取得重大突破。另外,诺华公司的CAR-T产品CTL-019获得FDA审委会全票通过,有望成为世界第一款CAR-T上市产品,被视为划时代的科研成就。
贝壳说特邀北京军事医学科学院药理研究所和中国药科大客座教授、《国际医药动态》杂志主编、江苏健安生物科技有限公司创始人王建新作客线上沙龙,独家解读免疫治疗和个性化癌症疫苗的发展前景。
内容提要
1为什么说这两大研究发现具有里程碑式意义?
2 这两项科研成果有何实质性不同?
3 从人类的免疫系统理解免疫治疗的科研探索历程
4 预测免疫治疗的热点研究趋势?
5 国内相关研究的行业现状及盘点
这两周,接连发生几件令人振奋的大事,我举两个重要事件。首先是美国和德国两个研究团队报道了“个性化癌症疫苗”小规模临床实验的利好消息。让免疫治疗领域中相对冷门的研究领域一下子红火起来了。
另一个是诺华公司的CAR-T产品 CTL-019获得美国FDA专业委员会10名专家的一致支持通过。按照惯例,该细胞免疫治疗产品获批上市应该没有悬念了,值得一提地是,10:0的全票通过非常出人意料,这在FDA历史上并不多见,也让我们开了眼界。
1、授人以鱼不如授人以渔
分析这两者之间有何本质差别?需要从人体免疫系统的基本构成和功能谈起。
免疫系统是保护身体健康的重要系统。有两大作用,一是对外保护机体不受外部 “敌对势力”如病毒、细菌等的侵犯。二是对内清除各种生活垃圾,消灭衰老或发生癌变的细胞。
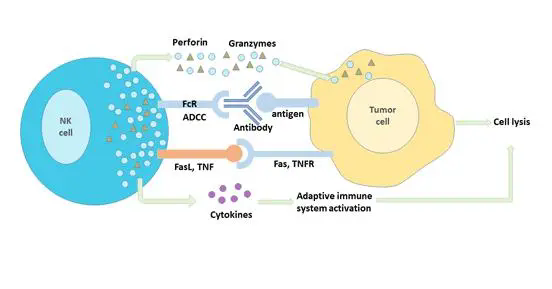
免疫系统主要借助两种武器实现上述目标,一种是体液免疫(或抗体免疫),一种是细胞免疫。分别通过特异性的抗体和杀伤性的免疫细胞攻击敌人。两者协同配合,关系密切:抗体能发现和定位敌人,而免疫细胞能到达抗体指定的部位歼灭敌人,这种特殊关系也启发人们研发CAR-T类型的新武器。
实际上,两类免疫细胞发挥“体液免疫”和“细胞免疫”功能,一种是专门负责生产抗体的“B细胞”,另一类是负责攻击敌人的“T细胞”。
虽然人类演化出了一套可遗传地、辨识敌人的免疫“通用密码”,被称为“先天性免疫”,但大部分特异性免疫功能是人类后天习得,积累而成的,称为“获得性免疫”。疫苗就是人类机体学习抗御特殊“敌人”的工具。
俗语说“授人以鱼不如授人以渔”。同理也适用于免疫治疗方法,一类是给病人补充缺乏的免疫武器,比如抗体和免疫细胞,这种给病人送“活鱼” 的方法称为“被动免疫”。另一类方法是刺激病人自身免疫系统生产抗癌武器,这种教病人“捕鱼”的方法称为“主动免疫”。
所以,诺华CAR-T基本上是一种被动免疫。治疗后病人自身还是不能复制经人工改造的T细胞。而且“被动免疫”虽然在短时间内增强病人的抗癌能力,但有无长期生存影响目前无法判断。
而癌症疫苗是利用癌症特异性的抗原,通过抗原来“培训”病人的免疫细胞,让病人自发地产生抗体和免疫细胞,是“主动免疫”也是“获得性免疫”。如此来说,癌症疫苗应该是一种更好的治疗方法。
2、癌症疫苗的历史之疡
但现实是,癌症免疫治疗是按照“抗体-细胞-疫苗”脉络发展的,且被动免疫走在主动免疫之前,非但如此,FDA批准的第一个“癌症疫苗”也是用细胞作为载体。这是究竟为何呢?
“主动免疫”碰到的第一个大难题是病人的免疫功能有缺陷,主要有以下三点:
1. 免疫系统的衰老;
2. 免疫系统的缺失;
3. 免疫系统的耐受。
这也是癌症疫苗研发的困难所在。早期癌症疫苗大多针对癌症细胞过度表达的蛋白,即针对“癌症标记”。历史上曾有两个重要的“癌症标记”蛋白被用作“抗原”,迫使机体产生免疫反应。
一个是黏蛋白-1(Mucin-1)。默克公司根据该蛋白开发疫苗“Stimuvax”。但不幸地是,这个疫苗的三期临床失败了。另一个例子是GSK基于 MAGE-A3蛋白研发的癌症疫苗,在针对肺癌的三期临床中告败。先后两次临床结果的失败给癌症疫苗研发蒙上了一层阴影。
但人们很快就意识到,这两个疫苗针对的是机体自身具有的蛋白(只是在癌症细胞上大量表达而已),因此病人对这些抗原应该是早就有“中枢免疫耐受”了。因此无论如何刺激,也不能达到疗效。所以这类被称为“癌症相关抗原”的蛋白并非理想“抗原”。此后,科学家目光开始转向“癌症特异性”抗原,即能避免“中枢耐受”的癌症特异性抗原。
有哪些“抗原”是“癌症特异性”的呢?
第一类是导致细胞癌变或者和某些癌症密切相关的病毒抗原。比如国人熟知的乙肝病毒(HBV),抗原、人类乳头状瘤病毒(HPV)抗原等,事实上这些病毒抗原虽然没有“中枢耐受”问题,但很可能面临“外周免疫耐受”,尤其当病毒感染进入慢性期,免疫系统抵抗力会不如人意。
第二类是不应该在细胞里出现的蛋白。最出名的是肝癌中发现的甲胎蛋白,这种蛋白本来只在胎儿期出现,现在肝癌细胞中又发现了,所以属于非常安全的靶点。但可惜地是,这类癌症特异性抗原少之又少。
第三类是称作“新生抗原(NeoAntigen)”的癌症特异性抗原,指癌症细胞基因变异后新产生的具有抗原性的蛋白。“新生抗原”顾名思义,不会有“中枢耐受”等问题,但是否有“外周免疫耐受”至今尚不清楚。但由于癌症细胞变异多且迅速,机体“耐受”也需要过程,为此,“新生抗原”带来治疗希望,成为众目关注的焦点。
3、免疫治疗曙光,一股新生力量
但并不是所有基因变异都会成为“新生抗原”,有以下三个基本条件:
首先,必须具有很强的抗原性,不受免疫耐受的限制,其次,这种抗原经细胞内部处理后能顺利运送到细胞表面,并能和专门呈递抗原的HLA蛋白结合;最后很重要地是,病人体内必须有和 “新生抗原”相匹配的免疫细胞才可以。
前文提到的美德两团队最新研究成果,为何如此振奋人心?
首先,两个团队解决问题的手段类似,表明国际上对“新生抗原”的发现、分析和认定有了相当的共识。这点对于一个新领域的发展有至关重要的意义。鲁迅说“世上本没有路,走的人多了就成了路”。国际领先团队就是先锋“踩路”人,如今已初步形成一条路,让我们去追寻。
其次,研究结果也非常惊艳,在晚期病人中都有很好的疗效。发现患者只要对少数几个“新生抗原”产生免疫反应,就有望达到控制和杀灭癌细胞的目的,该结果极大提高了癌症疫苗的临床实用性。
有意思地是,虽然两组病人在免疫治疗后出现个别复发现象,但在后续接受PD-1治疗后,都出现逆转,病情得到控制,甚至达到完全应答,这很大程度上源于“个体化癌症疫苗”治疗,让患者免疫库发生了有益变化。
经过特异性疫苗治疗后的病人,大多产生了对“新生抗原”具有特异性的T细胞,而治疗前血液中是检测不到这类T细胞的。所以特异性疫苗可能在患者免疫库中找到沉眠中的T细胞,或者诱导产生本不存在的T细胞,并将它们招募进免疫大军,发挥抗癌效果。另外,新加入的T细胞大多呈PD-1阳性,也让PD-1抗体发挥英雄用武之地。
这个发现具有非常重要的临床意义,打破了免疫功能低下的癌症患者体内缺乏特异性免疫细胞的传统观念,虽然具体机制尚未探明,但结果表明,针对新生抗原的治疗性疫苗可以通过“免疫招募”,“免疫诱导”扩大患者已有的免疫库。这为癌症免疫治疗带来新的一线希望。
随着成功研究不断涌现,相信治疗性癌症疫苗将成为重要的癌症免疫治疗手段。

扫描上面二维码在移动端打开阅读