前言
在过去的十年间,免疫疗法正迅速崛起,成为继手术、化疗和放疗之后一种成熟的癌症治疗手段。利用免疫系统来杀灭癌细胞的免疫疗法在许多人类恶性肿瘤中已展现出显著的治疗成效。CTLA-4、PD-1/PDL1 免疫检查点的成功应用使得肿瘤免疫治疗取得了突破性进展。然而,整体响应率并不高,仅有一部分癌症患者能够从中受益。
越来越多的研究强调了新抗原与固有 T 细胞识别癌细胞之间的关联性。肿瘤新抗原具有高度的免疫原性,作为一种新兴的肿瘤免疫治疗方法,基于其开发的疫苗已在各种实体肿瘤的临床试验中得到应用。近日,BioNTech US 公司的 Lakshmi Srinivasan 及丹娜法伯癌症研究院的 Patrick A. Ott 研究小组于 10 月 15 日在 Cell 期刊上发表的研究展示了肿瘤个性化新抗原疫苗与 PD-1 抗体联用治疗晚期黑色素瘤、非小细胞肺癌或膀胱癌患者的 Ib 期临床试验结果,PD-1 抗体联合个性化新抗原疫苗疗效显著,客观缓解率高达 59%。
当前的技术创新也使得在各种恶性肿瘤中发现新抗原成为可能,从而为开发新的肿瘤新抗原免疫疗法提供了动力。本文将对肿瘤新抗原免疫疗法进行简单介绍。
新抗原(neoantigen)
新抗原是癌细胞通过 “非同义突变” 产生的一种异常蛋白,仅存在于癌细胞中,而在正常细胞中并不存在。它是一种能够特异性激活人体免疫系统的非自体抗原,是体细胞突变的产物。
肿瘤相关抗原(TAA)存在于肿瘤细胞和正常组织细胞中。虽然 TAA 疫苗制备较为简单,但更容易引起中枢耐受,导致接种效果不佳,并且可能对正常组织产生自身免疫。然而,新抗原不存在中枢耐受的基本环境,可能具有较高的免疫原性(图 1)。目前,用新抗原研制的疫苗具有多靶点、安全、广谱等优点,能够使患者获得动态、持续的肿瘤免疫应答。这是癌症免疫治疗的重要突破。
新抗原的鉴定
1.新抗原的应用价值掀起了一波肿瘤免疫治疗浪潮,但如何判断一个抗原是否为新抗原仍是一个不可避免的问题。突变基因需要三个因素才能被免疫系统识别:
2.因此,识别新抗原的主要目的是使其被免疫系统高度识别并诱导免疫应答。为了确定肿瘤细胞上的抗原是否是新抗原,通常需要以下步骤:
3.目前,分析和测定新抗原的方法主要有两种:
一种方法是利用计算机对新抗原进行分析和评估,即从患者身上获取一定量的肿瘤组织切片,并对这些切片和正常组织细胞进行全外显子序列测定。通过差异分析发现肿瘤细胞特异性突变,然后用计算机分析突变序列和蛋白抗原的匹配情况。然而,由于肿瘤基因变异和 HLA 等位基因的多样性,在实际应用中对 HLA 呈现的预测能力并不高。这就需要积累大量的肿瘤个体物种的遗传变异和免疫原性数据。
另一种技术是蛋白质质谱仪。蛋白质质谱已广泛应用于蛋白质的鉴定和测序。研究人员使用基于质谱的免疫蛋白质组学技术,直接测量了晚期结直肠癌患者器官样器官中新抗原的数量。病人衍生的器官是一种具有良好预测能力的临床前模型,它是通过体外将病人的肿瘤三维培养成一个 “微器官” 而发展起来的。直接从患者身上提取的肿瘤组织样本会含有一些正常组织细胞,但其不会被其他类型的细胞污染,这可以大大降低分析新抗原的难度。该方法是在采集肿瘤组织后,通过亲和层析获得 HLA 蛋白及其结合肽。对多肽进行精确质谱分析,并与患者基因组进行比对,得到氨基酸序列。然而,使用蛋白质图谱,他们只能检测有限的新抗原,远远低于计算机的预测。
虽然这两种方法都有各自的缺点,但可以将这两种方法结合起来。蛋白质图谱直接检测到的新抗原可以用来训练计算机软件,而计算机预测的新抗原也可以为质谱技术提供指导,并得到实验证实。
新抗原的影响因素
研究发现,突变是否能产生新抗原主要取决于两个因素:一是突变的数量;二是突变的类型。
突变的数量主要是指肿瘤的肿瘤突变负荷(TMB),即从肿瘤基因组中去除胚系突变后的体细胞突变。肿瘤的非同义突变越多,它产生的异常蛋白就越多。因此,TMB 高的肿瘤也会产生更多的新抗原,并且最有可能激活免疫系统来识别肿瘤。临床资料显示,肿瘤免疫部位的细胞毒活性与 TMB 呈正相关。新抗原的存在使免疫系统更容易识别肿瘤。例如,对 PD-1/PD-L1 抑制剂高度敏感的肿瘤也具有高 TMB,这已经在黑色素瘤、非小细胞肺癌(NSCLC)和胃癌的临床试验中得到体现。相反,低 TMB 的肿瘤对 PD-L1 抑制剂的反应水平也很低,这在胰腺癌和前列腺癌的试验中得到了很好的证明。
然而,由于非同义突变并不完全产生新抗原,新抗原的产生并不完全取决于突变的数量。突变的类型同样重要。突变类型的影响主要包括以下两个方面:一是驱动突变很少能产生新的抗原,二是与原始编码序列差异较大的突变更有可能产生 T 细胞能够识别的新抗原。
突变的数量和类型都是不可缺少的。为了进一步突破肿瘤新生抗原的个体化治疗,有必要对新抗原的生成进行客观的综合评价。
新抗原免疫治疗的应用方法
目前,肿瘤新生抗原的利用主要有两种方法:
一种是通过对新抗原的鉴定,设计和开发个性化的新抗原疫苗。个性化疫苗可以单独接种,也可以与免疫抑制剂联合使用。用新抗原制成的疫苗与用传统抗原制成的疫苗相似。但个性化疫苗更具特异性,疫苗产生的抗体是 “多克隆”,既可以攻击多个靶点,又能协同作用。
另一种方法是从患者身上分离特异性识别新抗原的免疫细胞,在体外修饰和扩增它们,然后将它们注射回患者体内,以移除肿瘤组织。
研究人员已经研究了两种新抗原疗法的应用,用于治疗恶性黑色素瘤、胶质母细胞瘤和转移性乳腺癌等,其疗效显著,在一些试验中已经明显降低了肿瘤的复发率,甚至实现了晚期肿瘤的临床治愈,本文不再详细叙述。
总结
目前,新抗原免疫疗法在多种类型的癌症治疗方面取得了良好的效果,表明新抗原免疫疗法具有很大的发展前景。然而,仍有许多问题需要解决和分析。
例如,如何识别新抗原并开发针对低 TMB 的肿瘤的个性化疫苗;在新抗原的鉴定中,计算机预测如何与基于质谱的免疫蛋白质组技术相结合才能达到最佳效果?如何缩短疫苗研发时间等等,都需要我们进一步研究。
希望在不久的将来,随着对癌症免疫机制的不断了解,研究人员能够更好地提高抗原筛选的准确性,缩短疫苗研发的时间线,使个性化的新抗原免疫疗法在肿瘤免疫治疗中发挥更加重要的作用。
1. Cancer neoantigen: Boosting immunotherapy.
2. Progress in Neoantigen Targeted Cancer Immunotherapies.
3. A Phase Ib Trial of Personalized Neoantigen Therapy Plus Anti-PD-1 in Patients with Advanced Melanoma, Non-small Cell Lung Cancer, or Bladder Cancer.
在过去的十年间,免疫疗法正迅速崛起,成为继手术、化疗和放疗之后一种成熟的癌症治疗手段。利用免疫系统来杀灭癌细胞的免疫疗法在许多人类恶性肿瘤中已展现出显著的治疗成效。CTLA-4、PD-1/PDL1 免疫检查点的成功应用使得肿瘤免疫治疗取得了突破性进展。然而,整体响应率并不高,仅有一部分癌症患者能够从中受益。
越来越多的研究强调了新抗原与固有 T 细胞识别癌细胞之间的关联性。肿瘤新抗原具有高度的免疫原性,作为一种新兴的肿瘤免疫治疗方法,基于其开发的疫苗已在各种实体肿瘤的临床试验中得到应用。近日,BioNTech US 公司的 Lakshmi Srinivasan 及丹娜法伯癌症研究院的 Patrick A. Ott 研究小组于 10 月 15 日在 Cell 期刊上发表的研究展示了肿瘤个性化新抗原疫苗与 PD-1 抗体联用治疗晚期黑色素瘤、非小细胞肺癌或膀胱癌患者的 Ib 期临床试验结果,PD-1 抗体联合个性化新抗原疫苗疗效显著,客观缓解率高达 59%。
当前的技术创新也使得在各种恶性肿瘤中发现新抗原成为可能,从而为开发新的肿瘤新抗原免疫疗法提供了动力。本文将对肿瘤新抗原免疫疗法进行简单介绍。
新抗原(neoantigen)
新抗原是癌细胞通过 “非同义突变” 产生的一种异常蛋白,仅存在于癌细胞中,而在正常细胞中并不存在。它是一种能够特异性激活人体免疫系统的非自体抗原,是体细胞突变的产物。
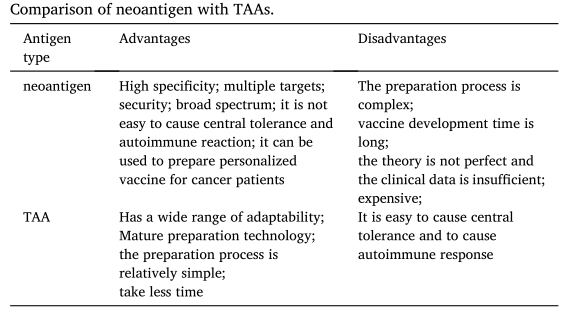
肿瘤相关抗原(TAA)存在于肿瘤细胞和正常组织细胞中。虽然 TAA 疫苗制备较为简单,但更容易引起中枢耐受,导致接种效果不佳,并且可能对正常组织产生自身免疫。然而,新抗原不存在中枢耐受的基本环境,可能具有较高的免疫原性(图 1)。目前,用新抗原研制的疫苗具有多靶点、安全、广谱等优点,能够使患者获得动态、持续的肿瘤免疫应答。这是癌症免疫治疗的重要突破。
图1. 肿瘤新抗原与肿瘤相关抗原(TAA)的比较
新抗原的鉴定
1.新抗原的应用价值掀起了一波肿瘤免疫治疗浪潮,但如何判断一个抗原是否为新抗原仍是一个不可避免的问题。突变基因需要三个因素才能被免疫系统识别:
- 首先,突变基因必须具有抗原性,从某种意义上说没有中枢耐受性。
- 其次,它必须与呈递抗原的 HLA 分子结合,以便能够成功地呈递到细胞表面。
- 最后,人体的免疫系统必须有相应的免疫细胞来识别和攻击。
2.因此,识别新抗原的主要目的是使其被免疫系统高度识别并诱导免疫应答。为了确定肿瘤细胞上的抗原是否是新抗原,通常需要以下步骤:
- 获取肿瘤活检标本。
- 进行测序和分析,寻找突变抗原和异常蛋白。
- 利用计算机模型和质谱免疫蛋白质组学技术预测最有希望的新抗原蛋白。
- 进行体内和体外免疫学分析以验证和确认新抗原。
3.目前,分析和测定新抗原的方法主要有两种:
一种方法是利用计算机对新抗原进行分析和评估,即从患者身上获取一定量的肿瘤组织切片,并对这些切片和正常组织细胞进行全外显子序列测定。通过差异分析发现肿瘤细胞特异性突变,然后用计算机分析突变序列和蛋白抗原的匹配情况。然而,由于肿瘤基因变异和 HLA 等位基因的多样性,在实际应用中对 HLA 呈现的预测能力并不高。这就需要积累大量的肿瘤个体物种的遗传变异和免疫原性数据。
另一种技术是蛋白质质谱仪。蛋白质质谱已广泛应用于蛋白质的鉴定和测序。研究人员使用基于质谱的免疫蛋白质组学技术,直接测量了晚期结直肠癌患者器官样器官中新抗原的数量。病人衍生的器官是一种具有良好预测能力的临床前模型,它是通过体外将病人的肿瘤三维培养成一个 “微器官” 而发展起来的。直接从患者身上提取的肿瘤组织样本会含有一些正常组织细胞,但其不会被其他类型的细胞污染,这可以大大降低分析新抗原的难度。该方法是在采集肿瘤组织后,通过亲和层析获得 HLA 蛋白及其结合肽。对多肽进行精确质谱分析,并与患者基因组进行比对,得到氨基酸序列。然而,使用蛋白质图谱,他们只能检测有限的新抗原,远远低于计算机的预测。
虽然这两种方法都有各自的缺点,但可以将这两种方法结合起来。蛋白质图谱直接检测到的新抗原可以用来训练计算机软件,而计算机预测的新抗原也可以为质谱技术提供指导,并得到实验证实。
新抗原的影响因素
研究发现,突变是否能产生新抗原主要取决于两个因素:一是突变的数量;二是突变的类型。
突变的数量主要是指肿瘤的肿瘤突变负荷(TMB),即从肿瘤基因组中去除胚系突变后的体细胞突变。肿瘤的非同义突变越多,它产生的异常蛋白就越多。因此,TMB 高的肿瘤也会产生更多的新抗原,并且最有可能激活免疫系统来识别肿瘤。临床资料显示,肿瘤免疫部位的细胞毒活性与 TMB 呈正相关。新抗原的存在使免疫系统更容易识别肿瘤。例如,对 PD-1/PD-L1 抑制剂高度敏感的肿瘤也具有高 TMB,这已经在黑色素瘤、非小细胞肺癌(NSCLC)和胃癌的临床试验中得到体现。相反,低 TMB 的肿瘤对 PD-L1 抑制剂的反应水平也很低,这在胰腺癌和前列腺癌的试验中得到了很好的证明。
然而,由于非同义突变并不完全产生新抗原,新抗原的产生并不完全取决于突变的数量。突变的类型同样重要。突变类型的影响主要包括以下两个方面:一是驱动突变很少能产生新的抗原,二是与原始编码序列差异较大的突变更有可能产生 T 细胞能够识别的新抗原。
突变的数量和类型都是不可缺少的。为了进一步突破肿瘤新生抗原的个体化治疗,有必要对新抗原的生成进行客观的综合评价。
新抗原免疫治疗的应用方法
目前,肿瘤新生抗原的利用主要有两种方法:
一种是通过对新抗原的鉴定,设计和开发个性化的新抗原疫苗。个性化疫苗可以单独接种,也可以与免疫抑制剂联合使用。用新抗原制成的疫苗与用传统抗原制成的疫苗相似。但个性化疫苗更具特异性,疫苗产生的抗体是 “多克隆”,既可以攻击多个靶点,又能协同作用。
另一种方法是从患者身上分离特异性识别新抗原的免疫细胞,在体外修饰和扩增它们,然后将它们注射回患者体内,以移除肿瘤组织。
研究人员已经研究了两种新抗原疗法的应用,用于治疗恶性黑色素瘤、胶质母细胞瘤和转移性乳腺癌等,其疗效显著,在一些试验中已经明显降低了肿瘤的复发率,甚至实现了晚期肿瘤的临床治愈,本文不再详细叙述。
总结
目前,新抗原免疫疗法在多种类型的癌症治疗方面取得了良好的效果,表明新抗原免疫疗法具有很大的发展前景。然而,仍有许多问题需要解决和分析。
例如,如何识别新抗原并开发针对低 TMB 的肿瘤的个性化疫苗;在新抗原的鉴定中,计算机预测如何与基于质谱的免疫蛋白质组技术相结合才能达到最佳效果?如何缩短疫苗研发时间等等,都需要我们进一步研究。
希望在不久的将来,随着对癌症免疫机制的不断了解,研究人员能够更好地提高抗原筛选的准确性,缩短疫苗研发的时间线,使个性化的新抗原免疫疗法在肿瘤免疫治疗中发挥更加重要的作用。
参考文献:
标签: