一项由国人团队开展的新研究令人倍感扎心。科学家们证实,精神压力能够重编程树突状细胞,抑制抗肿瘤免疫应答,最终致使化疗和免疫治疗的效果变差。
压力与癌症的关联已不仅仅是民间传说,而是被越来越多的研究所证实。若情绪消极、长期焦虑抑郁,不但患癌风险会提高,而且癌症患者的治疗效果也会更差。
压力大,抑制抗肿瘤免疫应答
由中国医学科学院中国协和医科大学、上海交通大学医学院附属瑞金医院、广州中山大学肿瘤防治中心等组成的研究团队在行业专业期刊《自然》子刊《nature medicine》上发表了题为《Stress–glucocorticoid–TSC22D3 axis compromises therapy-induced antitumor immunity》的研究成果。
该研究指出,长期以来,人们一直怀疑心理压力会影响癌症的发病率和死亡率。然而,压力是否以及如何影响抗癌疗法的疗效在很大程度上仍是未知的。
研究人员观察到,社交失败会导致小鼠出现焦虑样行为,并抑制对致癌物诱导的肿瘤和可移植肿瘤的治疗反应。应激会升高血浆皮质酮并上调糖皮质激素诱导因子 Tsc22d3 的表达,这阻断了树突细胞(DC)和 IFN-γ 的 I 型干扰素反应以及 T 细胞的激活。同样,在癌症患者中,血浆皮质醇水平、循环白细胞中 TSC22D3 的表达与负面情绪之间也发现了密切的相关性。
在小鼠模型中,外源性糖皮质激素注射或在树突细胞中强制表达 Tsc22d3 足以消除肿瘤的治疗控制。给予糖皮质激素受体拮抗剂或树突细胞特异性 Tsc22d3 缺失可逆转应激或糖皮质激素补充对治疗结果的负面影响。
总之,该研究充分证实,精神压力会重编程树突状细胞,抑制抗肿瘤免疫应答,最终导致化疗和免疫治疗效果变差。
研究了 16 万人证明:压力大真的促癌
其实,心理压力与癌症之间的关系在先前的研究中就已初见端倪。根据英国伦敦大学、爱丁堡大学和澳大利亚悉尼大学联合团队一项涉及 16 万人的荟萃分析显示,自我报告的心理压力在流行病学上与多种癌症死亡相关。
相关研究成果发表在国际顶级期刊《BMJ》上,原题为《Psychological distress in relation to site specifc cancer mortality: pooling of unpublished data from 16 prospective cohort studies》。
研究人员从英格兰(13 项研究)和苏格兰(3 项研究)健康调查样本中抽取全国代表性样本。最终入选了 163363 人,包括 16 岁或以上的男性和女性,他们在研究开始时最初没有癌症诊断,并提供了自我报告的心理压力评分(基于一般健康问卷 GHQ - 12)且同意健康记录链接。
这些研究共同促成了平均 9.5 年的死亡率监测,在此期间有 16267 人死亡(4353 人死于癌症)。
在对年龄、性别、教育程度、社会经济地位、体重指数以及吸烟和饮酒进行调整后,考虑到反向因果关系和缺失数据,相对于最不痛苦组(GHQ - 12 评分 0 - 6)的人,最痛苦组(评分 7 - 12)的死亡率在所有部位的癌症中均持续上升,包括结肠直肠癌、前列腺癌、胰腺癌、食管癌和白血病。观察到结肠直肠癌和前列腺癌在整个痛苦评分范围内存在逐步关联。
结论:这项研究有助于越来越多的证据表明,除了其他躯体疾病外,心理压力可能对某些癌症表现有一定的预测能力。
不过,癌症本身是一种高度异质性的疾病,在患者对自己的主观认知之外,遗传因素、各种环境要素以及患者个体的差异使得每个病例都各有不同,因此验证心理因素与癌症发生、发展和治疗反应之间的关系也就变得不那么容易了。
心情好,抗癌效果才更好
对于已经患癌的人或高风险人群,心情和压力还与治疗结果密切相关。癌症患者中有很多人都存在情绪压力,比例是普通人群的 4 倍以上!长期处在情绪压力下的癌症患者,与心态平和的患者相比,肿瘤复发率更高,生存率更低。
湘雅二医院的吴芳教授团队在顶尖的《自然・医学》杂志发表了一篇重磅研究成果,证实了情绪压力与癌症的免疫治疗效果密切相关。
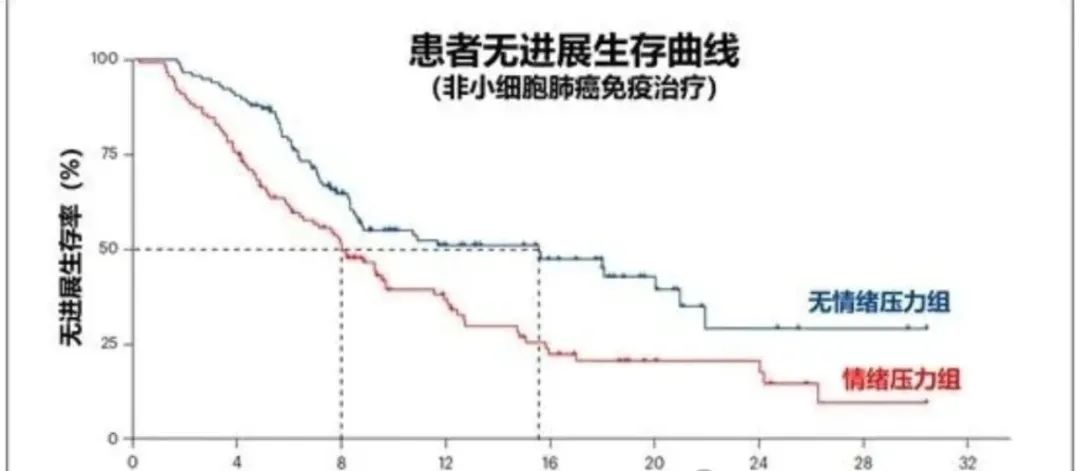
通过心理测试量表,他们把 200 多位准备接受免疫治疗的非小细胞肺癌患者分为两组,一半有焦虑或抑郁,另一半则没有心理问题。结果非常令人震惊:治疗前就有情绪压力的患者,生活质量更差,治疗效果更差,而且存活时间也更短!
免疫治疗的客观有效率,对照组是 62.1%,压力组只有 46.8%;活过一年患者的比例,对照组是 80.8%,压力组只有 70.4%;活过两年患者的比例,对照组是 64.9%,压力组只有 46.5%。
从中位无进展生存率来看,差异更显著,对照组是 15.5 个月,而压力组只有 7.9 个月,相差了一倍!
回输 NK 细胞预防疾病发生
自然杀伤细胞(NK 细胞)作为人体免疫系统抵御外来病原体侵入的第一道防线,在抵抗病毒感染和肿瘤的先天免疫和获得性免疫防御中都发挥着重要作用。
尽管我们所有人体内都有 NK 细胞,它们可以迅速进行防御并直接攻击肿瘤细胞,起到保护我们远离癌症的作用。但是人体内 NK 细胞数量较少,仅占白细胞的 10%。并且研究发现,人类到了 25 岁以后,免疫力逐步下降,NK 细胞数量变得更少,肿瘤患者及肿瘤术后患者体内 NK 细胞的数量及活性都发生了一定的改变,不能非常有效地发挥抗癌作用。
美国国家癌症中心在 1985 年已经把 NK 细胞免疫疗法列为继手术、放疗、化疗之后的癌症干预第四种方法。
总之,近年来,免疫细胞疗法在治疗癌症中取得了令人瞩目的重大突破,燃起了众多研究学者对治愈癌症的希望。NK 细胞强大的杀伤力和独特杀伤机制受到越来越多的关注,而 NK 细胞免疫疗法已经成为免疫细胞疗法领域蓬勃发展的前沿技术之一,有望在癌症防治中发挥作用。
压力与癌症的关联已不仅仅是民间传说,而是被越来越多的研究所证实。若情绪消极、长期焦虑抑郁,不但患癌风险会提高,而且癌症患者的治疗效果也会更差。
压力大,抑制抗肿瘤免疫应答
由中国医学科学院中国协和医科大学、上海交通大学医学院附属瑞金医院、广州中山大学肿瘤防治中心等组成的研究团队在行业专业期刊《自然》子刊《nature medicine》上发表了题为《Stress–glucocorticoid–TSC22D3 axis compromises therapy-induced antitumor immunity》的研究成果。
该研究指出,长期以来,人们一直怀疑心理压力会影响癌症的发病率和死亡率。然而,压力是否以及如何影响抗癌疗法的疗效在很大程度上仍是未知的。
研究人员观察到,社交失败会导致小鼠出现焦虑样行为,并抑制对致癌物诱导的肿瘤和可移植肿瘤的治疗反应。应激会升高血浆皮质酮并上调糖皮质激素诱导因子 Tsc22d3 的表达,这阻断了树突细胞(DC)和 IFN-γ 的 I 型干扰素反应以及 T 细胞的激活。同样,在癌症患者中,血浆皮质醇水平、循环白细胞中 TSC22D3 的表达与负面情绪之间也发现了密切的相关性。
在小鼠模型中,外源性糖皮质激素注射或在树突细胞中强制表达 Tsc22d3 足以消除肿瘤的治疗控制。给予糖皮质激素受体拮抗剂或树突细胞特异性 Tsc22d3 缺失可逆转应激或糖皮质激素补充对治疗结果的负面影响。
总之,该研究充分证实,精神压力会重编程树突状细胞,抑制抗肿瘤免疫应答,最终导致化疗和免疫治疗效果变差。
研究了 16 万人证明:压力大真的促癌
其实,心理压力与癌症之间的关系在先前的研究中就已初见端倪。根据英国伦敦大学、爱丁堡大学和澳大利亚悉尼大学联合团队一项涉及 16 万人的荟萃分析显示,自我报告的心理压力在流行病学上与多种癌症死亡相关。
相关研究成果发表在国际顶级期刊《BMJ》上,原题为《Psychological distress in relation to site specifc cancer mortality: pooling of unpublished data from 16 prospective cohort studies》。
研究人员从英格兰(13 项研究)和苏格兰(3 项研究)健康调查样本中抽取全国代表性样本。最终入选了 163363 人,包括 16 岁或以上的男性和女性,他们在研究开始时最初没有癌症诊断,并提供了自我报告的心理压力评分(基于一般健康问卷 GHQ - 12)且同意健康记录链接。
这些研究共同促成了平均 9.5 年的死亡率监测,在此期间有 16267 人死亡(4353 人死于癌症)。
在对年龄、性别、教育程度、社会经济地位、体重指数以及吸烟和饮酒进行调整后,考虑到反向因果关系和缺失数据,相对于最不痛苦组(GHQ - 12 评分 0 - 6)的人,最痛苦组(评分 7 - 12)的死亡率在所有部位的癌症中均持续上升,包括结肠直肠癌、前列腺癌、胰腺癌、食管癌和白血病。观察到结肠直肠癌和前列腺癌在整个痛苦评分范围内存在逐步关联。
结论:这项研究有助于越来越多的证据表明,除了其他躯体疾病外,心理压力可能对某些癌症表现有一定的预测能力。
不过,癌症本身是一种高度异质性的疾病,在患者对自己的主观认知之外,遗传因素、各种环境要素以及患者个体的差异使得每个病例都各有不同,因此验证心理因素与癌症发生、发展和治疗反应之间的关系也就变得不那么容易了。
心情好,抗癌效果才更好
对于已经患癌的人或高风险人群,心情和压力还与治疗结果密切相关。癌症患者中有很多人都存在情绪压力,比例是普通人群的 4 倍以上!长期处在情绪压力下的癌症患者,与心态平和的患者相比,肿瘤复发率更高,生存率更低。
湘雅二医院的吴芳教授团队在顶尖的《自然・医学》杂志发表了一篇重磅研究成果,证实了情绪压力与癌症的免疫治疗效果密切相关。
通过心理测试量表,他们把 200 多位准备接受免疫治疗的非小细胞肺癌患者分为两组,一半有焦虑或抑郁,另一半则没有心理问题。结果非常令人震惊:治疗前就有情绪压力的患者,生活质量更差,治疗效果更差,而且存活时间也更短!
免疫治疗的客观有效率,对照组是 62.1%,压力组只有 46.8%;活过一年患者的比例,对照组是 80.8%,压力组只有 70.4%;活过两年患者的比例,对照组是 64.9%,压力组只有 46.5%。
从中位无进展生存率来看,差异更显著,对照组是 15.5 个月,而压力组只有 7.9 个月,相差了一倍!
回输 NK 细胞预防疾病发生
自然杀伤细胞(NK 细胞)作为人体免疫系统抵御外来病原体侵入的第一道防线,在抵抗病毒感染和肿瘤的先天免疫和获得性免疫防御中都发挥着重要作用。
尽管我们所有人体内都有 NK 细胞,它们可以迅速进行防御并直接攻击肿瘤细胞,起到保护我们远离癌症的作用。但是人体内 NK 细胞数量较少,仅占白细胞的 10%。并且研究发现,人类到了 25 岁以后,免疫力逐步下降,NK 细胞数量变得更少,肿瘤患者及肿瘤术后患者体内 NK 细胞的数量及活性都发生了一定的改变,不能非常有效地发挥抗癌作用。
- 它是人体与生俱来的免疫细胞,是走在首位的 “战士”,几乎所有的肿瘤细胞都会先受到 NK 细胞的攻击。
- 它是免疫系统中的 “吹哨人”,情况反馈及时,一旦发现 “敌情”,迅速 “上报” 并启动整个免疫系统的免疫防御和免疫杀伤功能。
- 它具有广谱的抗肿瘤作用,不需要肿瘤特异性识别,且不会被细胞表面的主要组织相容性复合体(MHC)抑制活性限制。启动时间最快,而 T 细胞则需要经过抗原提呈之后才能分清 “敌我”。
美国国家癌症中心在 1985 年已经把 NK 细胞免疫疗法列为继手术、放疗、化疗之后的癌症干预第四种方法。
总之,近年来,免疫细胞疗法在治疗癌症中取得了令人瞩目的重大突破,燃起了众多研究学者对治愈癌症的希望。NK 细胞强大的杀伤力和独特杀伤机制受到越来越多的关注,而 NK 细胞免疫疗法已经成为免疫细胞疗法领域蓬勃发展的前沿技术之一,有望在癌症防治中发挥作用。
标签: