EPFL的科学家们已经通过抑制两个调节肿瘤血管生长的蛋白成功地提高了肿瘤免疫治疗的疗效。
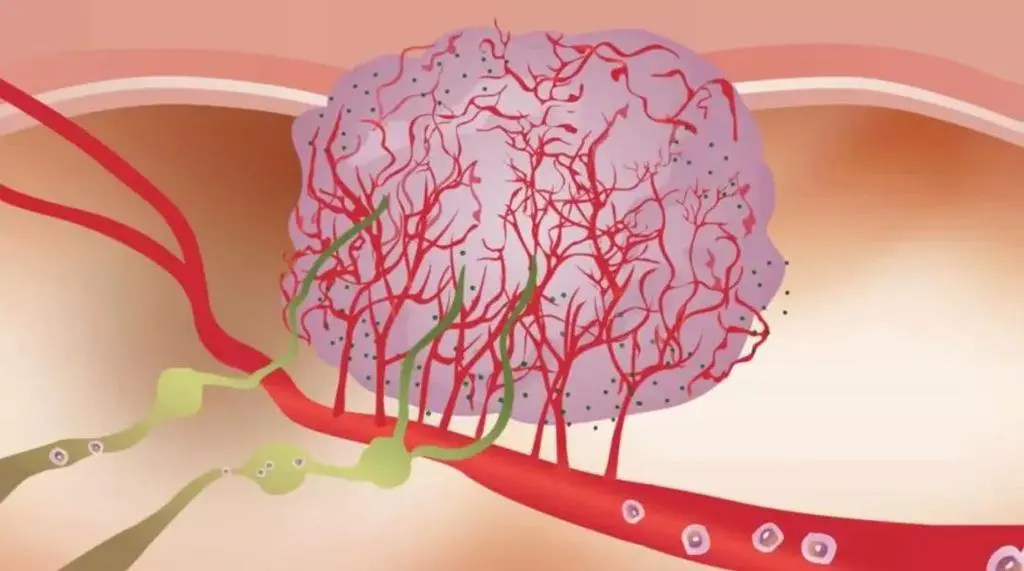
肿瘤免疫治疗旨在恢复病人免疫系统中T细胞识别和攻击癌细胞的能力。但是肿瘤可以使用几种策略反击免疫攻击,使免疫治疗只对一部分病人有效。如它们可以产生血管阻止T细胞到达肿瘤部位。EPFL的科学家目前通过对肿瘤血管进行重编程成功的提高了几种肿瘤的免疫治疗疗效。相关研究成果是最近一期Science Translational Medicine杂志上的封面文章。
让肿瘤饥饿
肿瘤血管对于生长的肿瘤细胞供氧及营养物质至关重要。EPFL的Michele De Palma实验室聚焦于两个叫做VEGFA和ANGPT2的蛋白质,它们由肿瘤产生,可以刺激新血管的生长。抑制VEGFA和ANGPT2的活性可能可以抑制血管生长,限制肿瘤的氧气和营养物质供给,从而让肿瘤饥饿。
为了抑制VEGFA和ANGPT2,EPFL科学家使用了一种叫做A2V的抗体,他们在实验性乳腺癌、胰腺癌和黑素瘤模型中检测了A2V。他们发现A2V具有明显的疗效,但是单独抑制VEGFA或者ANGPT2的抗体却没有效果。重要的是,A2V还可以抑制肿瘤转移。
A2V重编程肿瘤血管
在VEGFA和ANGPT2的影响下,肿瘤血管也会获得恰当的可以阻止T细胞入侵的结构,从而限制免疫治疗疗效。A2V可以导致多种肿瘤血管退化,但是也有一些血管在治疗后持续存在。
“一个有趣的发现就是A2V不仅使肿瘤血管退化,还可以逆转血管的结构,使它们趋于正常化,使抗肿瘤T细胞更容易穿过。”De Palma说道。事实上,A2V促进了激活的T细胞从血管中泄露出去进入肿瘤组织,这个过程对于启动抗肿瘤免疫反应至关重要。
A2V帮助检验点抑制剂
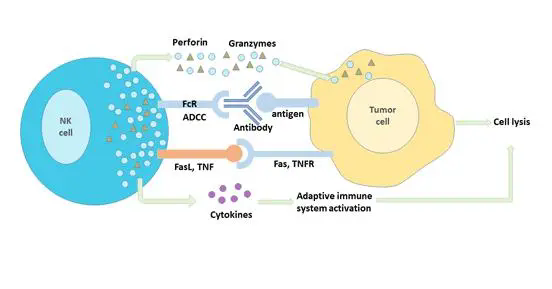
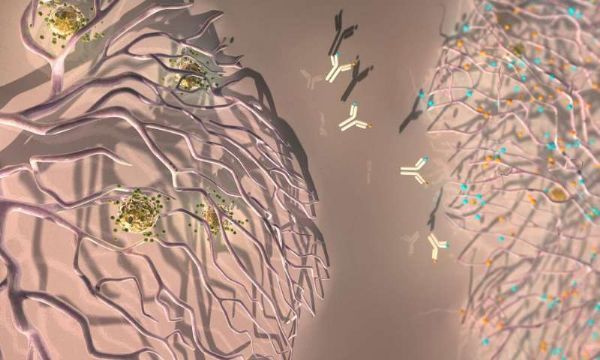
肿瘤还可以逃逸免疫细胞(如T细胞)的监视和杀伤。肿瘤通过表达一些叫做免疫检验点配体的蛋白完成这个过程,其中之一就是PD-L1,它可以结合T细胞表面的PD-1,阻止T细胞攻击癌细胞。克服这个过程的方法之一就是使用免疫检验点抑制剂,这些抑制剂通常是可以找到并结合肿瘤表面免疫检验点蛋白的抗体,从而让这些癌细胞暴露在免疫系统的攻击下。
EPFL研究人员发现A2V治疗后导致的T细胞在肿瘤血管周围的富集也会产生防御反应:血管开始在T细胞攻击过程中产生PD-L1。然而研究人员发现通过抑制PD-1受体可以克服这个缺点。事实上,抗PD-1抗体可以进一步提高A2V的抗癌疗效。
“这些数据提醒我们抗肿瘤治疗的防御机制往往超出我们的想象。尽管A2V可以使肿瘤血管正常化并促进激活T细胞的入侵,但是抗肿瘤T细胞的活性在它们进入肿瘤微环境后被迅速抑制了。”De Palma说道。
这项研究对于肿瘤免疫治疗影响重大。“我们的工作表明一些抗血管生成药物对肿瘤的影响远超我们之前的认知。除了可以靶向血管之外,它们也可以帮助启动抗肿瘤免疫反应,这可以用于增强免疫检验点抑制剂的疗效。”(生物谷Bioon.com)
原文出处:
Martina Schmittnaegel, Nicolò Rigamonti, Ece Kadioglu et al.Dual angiopoietin-2 and VEGFA inhibition elicits anti-tumor immunity that is enhanced by PD-1 checkpoint blockade. Sci. Transl. Med .doi/10.1126/scitranslmed.aak9670
扫描上面二维码在移动端打开阅读